Por Maramelia Miranda
Recentemente, um grupo de especialistas em AVC com interesse específico na Neuroimagem formou um grupo, denominado Stroke Imaging Research (STIR) group, ou simplesmente STIR.
Na última edição da Stroke, o STIR group fez um chamamento para uma pesquisa que está já em andamento, avaliando como andam os serviços de Neuroimagem em todo o mundo, que recebem e tratam pacientes com AVC na fase aguda. O artigo, denominado “International Survey of Acute Stroke Imaging Capabilities: We Need You!”, literalmente chama os centros interessados a participar da pesquisa atual, e quem sabe, a depender da qualidade e capacidade destes centros respondedores, em possíveis futuros estudos clínicos envolvendo Neuroimagem avançada no AVC agudo.
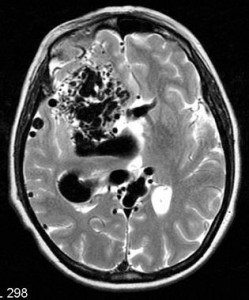
Por enquanto, apenas um centro sul-americano participou da pesquisa, mas certamente muitos dos principais centros médicos acadêmicos e privados brasileiros já trabalham há alguns anos com plena capacidade de realizar os exames corriqueiramente feitos nos EUA e Europa para estes pacientes, como a ressonância magnética (RM) na fase aguda, perfusão por RM ou por tomografia, bem como serviços integrados com a neurorradiologia intervencionista e equipes multidisciplinares com expertise em AVC agudo.
Oportunidade única: Neuros-Brazucas, vamos mostrar realmente o que já temos, o que já fazemos, e o nosso extremo potencial! Participem!
Acesso à pesquisa AQUI –> //www.surveymonkey.com/s/DQRDYB2.
Deadline para responder o questionário: September 31, 2013.
Aos chefes e/ou respondedores da pesquisa acima: Idealmente, para responder o questionário completo sem falhas, tenham em mãos os nomes dos Neurorradiologistas responsáveis do seu serviço, bem como todos os métodos de neuroimagem disponíveis localmente e telefones / emails para contato de todos…
Temos que mostrar quem somos!